Вітряна віспа

ВІТРЯНА ВІСПА
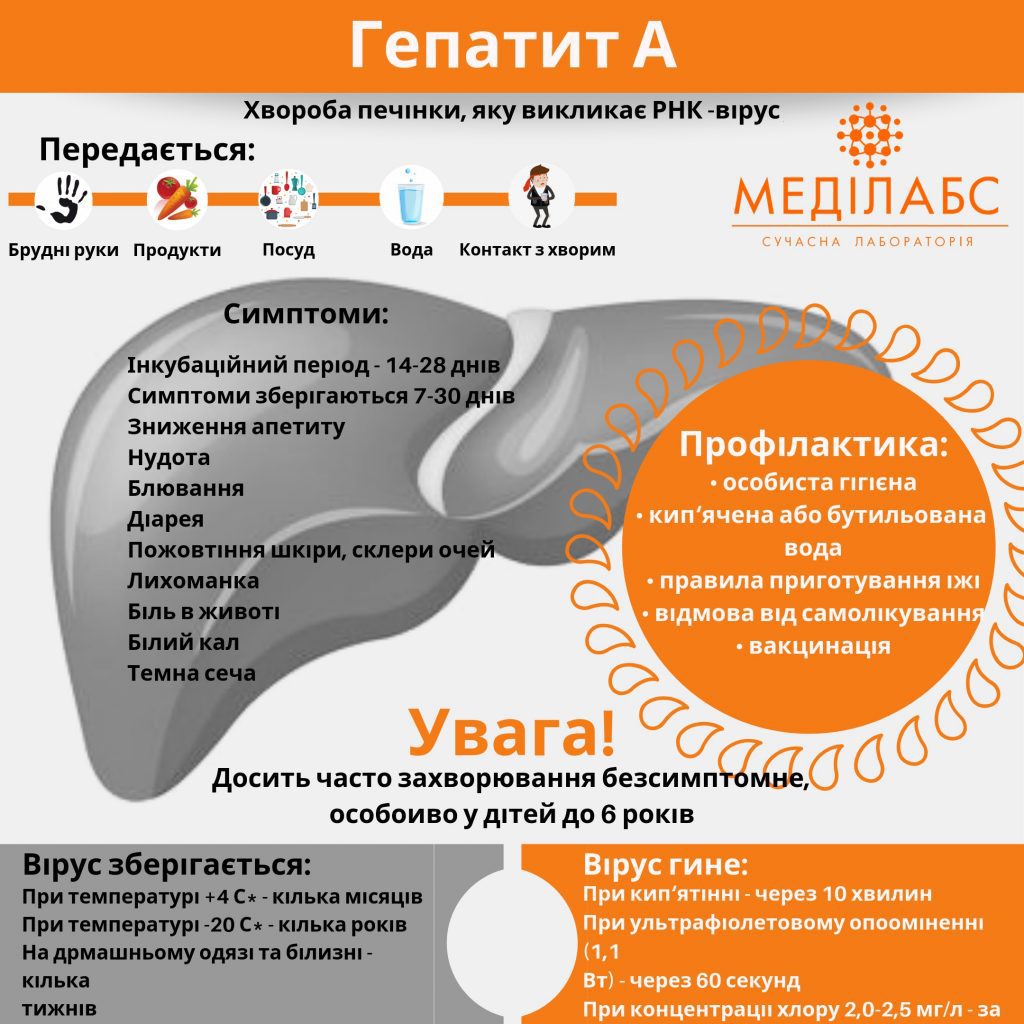
Вітряна віспа (вітрянка) — це високоінфекційне гостре вірусне захворювання, що переважно
вражає дітей. Характеризується помірною загальною інтоксикацією і
плямисто-папульно-верикульозним висипом на шкірі та слизових оболонках.
Причини вітряної віспи
Збудником є вірус вітряної віспи та
оперізувального герпесу (Varicella-zoster virus, VZV), або герпесвірус людини 3
типу (ГВЛ-3). Цей ДНК-вірус нестійкий поза організмом людини, швидко гине від
дезінфекційних засобів, а також під дією температури понад 60 °С.
Основним джерелом інфекції є хворий на
вітряну віспу. Хвора людина стає небезпечною для інших в останні 10 днів
інкубаційного періоду і перші 5–7 діб з моменту появи висипу. Ще одним джерелом
інфекції може бути хворий на оперізувальний герпес.
Шляхи передавання вітряної віспи
Механізм передавання збудника —
краплинний. Незважаючи на слабку стійкість вірусів у довкіллі, доведено
можливість їх поширення за межі кімнати, де перебуває хворий. Таким чином,
імовірність зараження може поширюватися на всіх, хто перебуває у будівлі.
Не виключена можливість вертикального
передавання збудників вітряної віспи від матері до плоду, що може спричинити
вади розвитку, але це трапляється дуже рідко.
Вітряна віспа — типова дитяча
інфекція. Новонароджені до двох місяців мають пасивний материнський імунітет. З
трьох місяців вони стають сприйнятливими до інфекції.
Максимальна кількість тих, хто
інфікується, припадає на вікову групу 2–4 роки. Дошкільнята становлять близько
80% тих, хто захворів. Для вітряної віспи характерна осінньо-зимова сезонність,
що пояснюється тіснішим контактуванням дітей під час відвідування дитячих
садків і шкіл.
Після перенесеної інфекції залишається
тривалий імунітет. Повторні захворювання бувають рідко.
Симптоми вітряної віспи
Інкубаційний період під час вітряної
віспи триває від 11 до 21 дня, найчастіше близько 14 днів. Характерні симптоми
загальної інтоксикації: нездужання, втрата апетиту, субфебрильна температура
тіла тощо. На такому тлі або й без будь-яких передвісників на шкірі з’являються
висипання, що часто супроводжуються підвищенням температури тіла. Перші
елементи висипу можуть з’явитися за нормальної температури тіла. Висипка
локалізується на обличчі, волосистій частині голови, тулубі та кінцівках. У
разі інтенсивного висипу його елементи можна знайти на долонях та підошвах.
Після стадії плям і дрібної папули
висип швидко перетворюється на характерні для вітряної віспи пухирці. Деякі
плями зникають, папули розсмоктуються, не дійшовши до стадії везикули. Останні
мають круглу або овальну форму, різний розмір, їхня стінка напружена, блискуча,
вміст прозорий. Якщо проколоти везикулу, то вона швидко спорожнюється завдяки
своїй однокамерності. Окремі везикули мають пуповидні заглиблення, що пов’язано
з початком розсмоктування їхнього вмісту.
Везикули швидко підсихають через 1–3
дні. На їхньому місці утворюються бурі кірочки, які відпадають через 1–3 тижні.
Висип під час вітряної віспи з’являється протягом кількох днів, тому для нього
характерна поліморфність. На певній ділянці шкіри можна знайти елементи висипки
на різних стадіях розвитку.
У деяких хворих одночасно з висипом на
шкірі з’являються й висипки на слизових оболонках порожнини рота, носоглотки,
гортані, статевих органах та в інших місцях. Це енантема, характерним елементом
якої є пухирець. Енантема може випереджати висипання на шкірі.
Одночасно з підсиханням елементів
висипу знижується температура тіла і поліпшується загальний стан хворого.
Перебіг вітряної віспи здебільшого
легкий. Специфічні ускладнення (менінгоенцефаліт, пневмонія) трапляються рідко.
Однак після перенесеної інфекції збудник, без будь-яких клінічних проявів, може
роками зберігатися в організмі та провокувати у старшому віці інші захворювання
— оперізувальний герпес, який можна розглядати як пізній рецидив.
Ускладнення можуть бути і внаслідок
приєднання бактеріальної інфекції:
· запалення верхніх дихальних шляхів — ларинготрахеобронхіт, пневмонія;
· ураження нервової системи — енцефаліт, менінгоенцефаліт, мієліт,
параліч лицьового нерва;
· бактеріальні ускладнення — бульозна стрептодермія, флегмона, абсцес,
імпетиго, лімфаденіт, стоматит, кон’юнктивіт, кератит, сепсис;
· розлади внутрішніх органів.
У 1 із 50 випадків захворювання на
вітряну віспу бувають ускладнення, серед яких найбільш тяжкими є пневмонія та
енцефаліт. Частота енцефаліту, який переважно проявляється церебральною
атаксією, становить близько 1 на 4 000 випадків вітряної віспи.
Лікування вітряної віспи
Вітряну віспу та оперізувальний герпес
розпізнають переважно на підставі клінічних та епідеміологічних даних. За
потреби діагноз можна підтвердити за допомогою вірусологічного методу
(виділення вірусу з везикул) і серологічних реакцій.
Лікування вітряної віспи полягає у
дотриманні постільного режиму протягом усього періоду висипання, запобіганні
вторинній інфекції. Рот треба полоскати дезінфекційним засобом. За показаннями
застосовують симптоматичні засоби: анальгетики, жарознижувальні, здійснюють
детоксикацію. У разі тяжких форм недуги та розвитку гнійних ускладнень
призначають антибіотики.
Після одужання рекомендують провести
період реконвалесценції (10–14 днів) удома. Вітряна віспа частково знижує імунітет,
у зв’язку з чим можливий розвиток захворювань бактеріальної природи.
Профілактика вітряної віспи
Відповідно до розділу ІІІ
«Рекомендовані щеплення» наказу МОЗ України від 16.09.2011 № 595 «Про
порядок проведення профілактичних щеплень в Україні та контроль якості й обігу
медичних імунобіологічних препаратів (із змінами, внесеними наказами МОЗ від
11.08.2014 № 551, від
26.09.2016 № 996, від
18.05.2018 № 947, від
23.04.2019 № 958) з метою профілактики вітряної віспи насамперед вакцинують
такі групи:
· здорові діти, які досягли 12-місячного віку і не хворіли на вітряну
віспу;
· діти під час вступу до дитячого дошкільного закладу та школи, які
раніше не хворіли на вітряну віспу;
· працівники охорони здоров’я та освіти, які мають високий ризик
інфікування і не хворіли на вітряну віспу.